Conozca las novedades de los protocolos sanitarios que aplica Cuba para enfrentar la COVID-19
Para ofrecer información actualizada sobre los protocolos sanitarios que se aplican en el país para enfrentar la COVID-19 y las acciones que desarrolla el sistema de salud, comparecen este viernes en la Mesa Redonda autoridades del Ministerio de Salud Pública (Minsap).
CAPAC- Tomado de Cubadebate/ Infografías: Cubadebate/ Foto: Tony Hernández Mena.
Al cierre del 31 de diciembre de 2020, habían resultado positivas a la COVID-19 en Cuba, 12 056 personas. Hoy esa cifra asciende a 36 595. De enero a la fecha la cifra de contagios superó el acumulado de casos de todo el año 2020 y un mayor grupo de pacientes llegó a estados graves y críticos.
En los últimos 15 días mantienen los indicadores más elevados las provincias de La Habana, Guantánamo, Santiago de Cuba y el municipio especial Isla de la Juventud.
Para ofrecer información actualizada sobre los protocolos sanitarios que se aplican en el país para enfrentar la COVID-19 y las acciones que desarrolla el sistema de salud, comparecen este viernes en la Mesa Redonda autoridades del Ministerio de Salud Pública (Minsap).
Ileana Morales: Hemos investigado y aplicado el resultado de esa investigación
La doctora Ileana Morales Suárez, directora nacional de Ciencia e Innovación Tecnológica del Minsap, comenzó su intervención en la Mesa Redonda refiriéndose a la creación, hace un año, del grupo de trabajo para el enfrentamiento a la COVID-19, “un grupo relativamente pequeño que no pasaba de unos pocos proyectos el primer día”.
“Ha sido un año largo de trabajo, pero también muy inspirador. Nos ha dejado muchas enseñanzas y nos sigue dejando lecciones aplicables a la COVID-19 y adaptables a otras situaciones sanitarias”, comentó.
Morales Suárez dijo que este grupo mantiene, al menos, una reunión diaria, “siempre que sea necesario”, y aseguró que los científicos siguen pensando nuevos proyectos.
A propósito de celebrarse este jueves el Día de la niña y la mujer en la ciencia, la doctora comentó que ha sido muy significativo la cantidad de científicas, profesionales de la Salud y otras trabajadoras que han hecho posible todo tipo de proyectos relacionados con la COVID-19.
“Casi el 70% de los proyectos de todo tipo que hemos desarrollado para el enfrentamiento a la pandemia están liderados por mujeres”, ilustró la experta.
Sobre el trabajo del equipo en este año de creado, la directora nacional de Ciencia e Innovación Tecnológica del Minsap subrayó que ya superan los 900 proyectos. De ellos, el Comité de Innovación ha liderado 201 de carácter nacional, el resto los desarrollan territorios e instituciones.
Asimismo, continuó, superamos las 500 publicaciones, de ellas casi 100 en revistas internacionales. “Esto da la medida de que hemos investigado y aplicado el resultado de esa investigación”.
Igualmente son más las 10 autorizaciones sanitarias de productos que se encontraban en estudio y casi 40 plataformas informáticas de apoyo a la gestión epidemiológica, “lo cual pone al país en una situación más favorable y con más facilidades para manejar la COVID-19 y otras enfermedades”.
La doctora hizo referencia a la sexta versión del protocolo, el cual —anunció— durará muy poco, “pues ya tenemos un grupo de ensayos clínicos que nos llevarán a en menos de dos meses alcanzar el séptimo protocolo”.
De este protocolo transitorio, sobre todo de gestión y organización de temas imprescindibles, se pasa a otro, con nuevas características, argumentó.
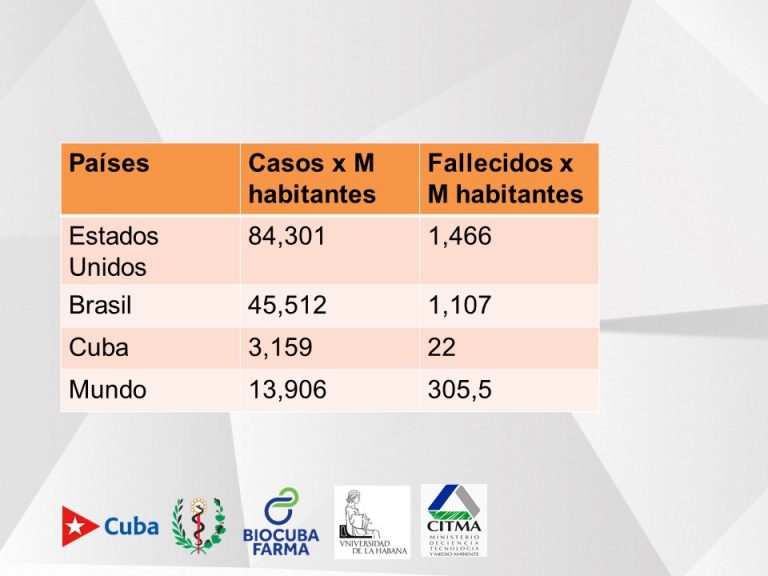
Al ofrecer una actualización sobre la situación internacional, Morales Suárez contabilizó que el mundo apenas alcanza el 73% de recuperados y tiene casi 14.000 casos por millón de habitantes, así como 305.5 fallecidos.
Cuba, por su parte, está en 22 fallecidos por millón de habitantes, “tema que trabajamos con mucha fuerza. La variable de personas infectadas y la de personas que llegan a estadios graves y críticos son aquellas a las que les prestamos más atención y, por tanto, las características de este protocolo”.
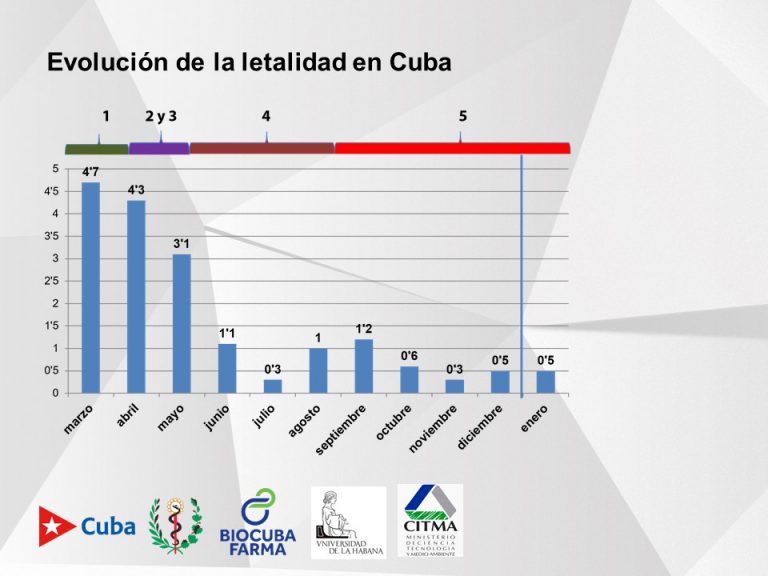
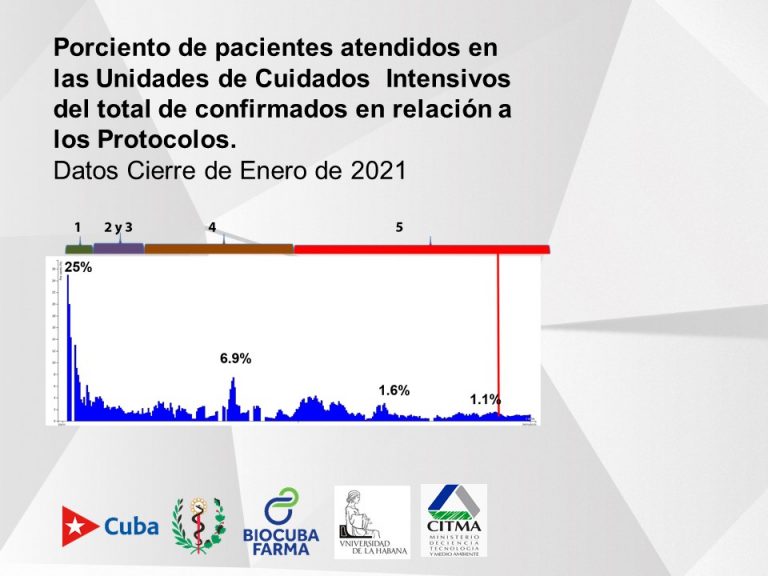
La experta recordó que el protocolo uno, basado en la experiencia de China, duró apenas 20 días; el dos y el tres (un poco en la de Italia) de 15 a 20 días. “Era una etapa donde se actualizaba mucho, buscábamos nuevas experiencias”.
Al principio de la pandemia se atendieron en las terapias intensivas un 25% de los pacientes, pues habían muy pocos. Luego se estabilizó en 6.9%, llegando a junio. Con el protocolo cinco fue un periodo largo, donde este indicador bajó a alrededor del uno por ciento.
Ahora con este rebrote, prosiguió la experta, mientras más pacientes infectados, por supuesto que crece la cantidad de graves y críticos en números absolutos.
En cuanto a la letalidad, especificó que fue disminuyendo de 4.7 en marzo a 0.5 en enero, por la efectividad del protocolo. En septiembre, por ejemplo, que se registró 1.2 fue debido al rebrote que hubo y a temas puntuales explicados con anterioridad en la Mesa Redonda, puntualizó.
Mientras más casos confirmados haya, aún cuando el número crezca en términos absolutos, lógicamente la letalidad baja. “Pero en términos de protocolo esa estadística demuestra la efectividad del mismo”.
“Esta cifra favorable no quita que nosotros estemos desvelados todos los días por seguir buscando medidas que robustezcan, y quiten pacientes graves y críticos”, aseguró.
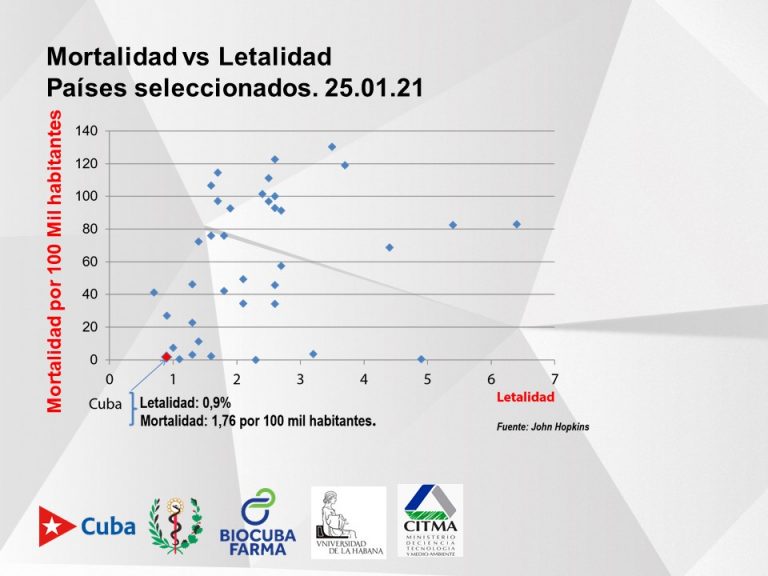
La mortalidad, por otro lado, es acumulativa y Cuba tiene una de 1.76 por cada 100 000 habitantes, “la cual ha ido creciendo y debemos aplanar”.
Tratamiento a sospechosos: Novedades del protocolo cubano
Una gráfica de la Universidad Johns Hopkins muestra que Cuba, con respecto al mundo, tiene una situación favorable en cuanto a letalidad y mortalidad.
La directora nacional de Ciencia e Innovación Tecnológica del Minsap informó sobre los cambios que contiene el nuevo protocolo y uno de ellos tiene que ver con los sospechosos. Los de bajo riesgo, recordó, van a un lugar, donde se les vigila y reciben un tratamiento. El de alto riesgo, a su vez, se traslada a hospitales a recibir el protocolo establecido.
Para ganar tiempo, el cambio fundamental es que todo sospechoso que resulte positivo a un test de antígeno comienza inmediatamente a recibir el Interferón. “Una hora es importante. 10 mucho más y 24 importantísimas. Hay que ganar en tiempo”, expuso.
“Si luego el PCR diera negativo, se le retira el tratamiento y vuelve a su casa. Este cambio, que ya se ha introducido en los últimos días, nos da tiempo y oportunidades. Se introduce al paciente en un esquema que nos adelanta a los tiempos”.
El otro cambio en cuanto a los sospechosos es que aquel de alto riesgo, si presenta algún síntoma que haga suponer de inflamación, recibe de igual modo el Interferón y además, la Itolizumbab o Jusvinza.
La experta ejemplificó que en Morón y Pinar del Río, donde ya se ha venido experimentando este protocolo, hubo sospechosos que luego no fueron positivos a la COVID-19, pero que igualmente el tratamiento resultó efectivo “porque tenían una enfermedad con igual mecanismo de tormentas de citocinas e iban a agravar y posiblemente a morir”.
Morales Suárez señaló que el principal cambio es transitar al paciente de alto riesgo. “En otro momento nos referíamos al paciente moderado de alto riesgo hasta el protocolo número cinco, donde las clasificaciones de los pacientes eran: asintomático, sintomático, grave y crítico. De ahí que el cambio fundamental es que se introduce una nueva clasificación en el paciente: asintomático, sintomático, alto riesgo que tiene mayor probabilidad de transitar a la gravedad, y el grave y crítico.
“Es en esta última clasificación es donde va a centrarse toda la mayor atención del nuevo protocolo”, insistió.
La doctora explicó que hoy el paciente asintomático y sintomático leve se tienen en un tipo de centro, mientras los sintomáticos moderados, los de riesgo y los pacientes graves y críticos, en otro. “Pero un asintomático que sea de alto riesgo, tiene que ir a esa sala que vamos a crear, porque es la garantía de que este protocolo que pone el énfasis en ellos pueda ser efectivo”.
Consideró que este es un cambio en el que en coordinación con las instituciones de salud, los directivos y la cadena de clasificación de los pacientes, se está insistiendo. “No nos puede quedar en un centro de asintomáticos o sintomáticos leves un anciano que tenga alguna enfermedad crónica descompensada como cardiopatía, diabetes, entre otras, pues le corresponde estar en una sala de alto riesgo, pues es conocido que que puede transitar a formas más graves de la enfermedad”.
En el nuevo protocolo se perfeccionó la definición de “alto riesgo”, considerada como un grupo decisivo para desacoplar la incidencia de la mortalidad.
¿Qué características deben tener esas salas donde se ingresarán los casos que no se encuentran graves pero tienen alto riesgo? Son salas, dijo, que se caracterizan por una mayor vigilancia.
Otro de los cambios introducidos en el protocolo es la apuesta a los interferones cubanos como terapia fundamental para los asintomáticos y sintomáticos leves.
“En el caso de los sintomáticos moderados o de alto riesgo, cuando se encuentre en esa vigilancia intensiva y empiece a tener síntomas y signos que indiquen que transitará hacia una inflamación, distrés respiratorio u otra complicación, existirá la posibilidad en esa sala de poder administrarles Itolizumab o Juzvinza, antes de que lleguen a una unidad de cuidados intensivos”.
La directora nacional de Ciencia e Innovación Tecnológica del Minsap expuso que si bien en los últimos días se ha tenido una proporción inversa de sintomáticos y asintomáticos, en todo el transcurso de la epidemia en el país, cerca del 60% ha sido asintomáticos y 40% sintomáticos, y entre el 5 y el 15% de ese total, es el que se identificado que son de alto riesgo.
“Los directivos deben tener en cuenta esta proporción para saber cuántas camas se están destinando a esta vigilancia. Puede ser que en una provincia se necesite un 7%, mientras que en otro territorio u hospitales esa proporción sea un 20%. Hay instituciones en La Habana, por ejemplo, que atienden a personas de mayor edad, por lo que tienen alto riesgo y deben disponer de más camas”, argumentó.
En la historia de la enfermedad en Cuba, entre el 2,5% a 3% de cada 100 personas que se contagian puede pasar a graves o críticos.